As varices das extremidades inferiores caracterízanse pola expansión das veas superficiais das pernas, que se acompaña da violación do fluxo sanguíneo nelas e do fallo das válvulas. Como resultado, as veas aumentan de lonxitude e diámetro, adquiren un aspecto serpentino, cilíndrico ou en forma de saco, aínda que as deformidades listadas tamén se mesturan.
Características do sistema venoso
A aparición e desenvolvemento de varices está directamente relacionada co sistema venoso das pernas, que consiste en:
- Veas safenas: pequenas e grandes;
- veas profundas (na parte inferior da perna e coxa);
- Veas perforantes, que son o nexo entre os dous sistemas anteriores.
Normalmente o 90% do sangue é transportado ás extremidades inferiores a través de veas profundas e o 10% restante a través de superficiais. Cando volve ao lado do corazón, este mecanismo é axudado por válvulas nas paredes das veas. Cando chega a seguinte porción de sangue, golpean para evitar o seu movemento de arriba abaixo baixo a influencia da gravidade. As contraccións musculares empuxan o sangue cara ao corazón e permiten o fluxo sanguíneo normal.
Coa permanencia prolongada dunha persoa en posición vertical, pode producirse un estancamento do sangue, o que aumenta a presión nas veas e aumenta o seu diámetro. Este proceso provoca un peche incompleto dos folíolos da válvula, como resultado do cal se perturba o fluxo de sangue co seu reflujo do corazón (refluxo).
As válvulas venosas profundas adoitan verse afectadas, xa que transportan a maior cantidade de sangue e experimentan así o máximo estrés. Co fin de reducir a alta presión neles, parte do sangue é transportada ás superficiais a través de veas perforadas, que inicialmente non estaban destinadas a un gran volume. Tal carga nas paredes das veas leva á súa expansión e á formación de varices.
Ao mesmo tempo, o sangue penetra nas veas profundas sen interrupción, pero debido á violación das súas funcións e á actividade normal das cúspides das válvulas das veas perforadas, o sangue redistribúese aos vasos superficiais. Como resultado, desenvólvense varices crónicas, que co paso do tempo van acompañadas de sensacións dolorosas, edema e úlceras tróficas.
Causas da enfermidade
Unha das principais causas das varices antes chamábase factor hereditario, pero hoxe esa teoría foi refutada. Por suposto, é posible rastrexar as manifestacións comúns da enfermidade nalgunhas familias, pero isto débese máis ás especificidades da vida que se transmiten na familia: comer cultura, descanso pasivo, traballo sedentario e similares.
A formación de varices débese á presenza de refluxo no sistema venoso cando o sangue circula polas veas en sentido contrario. É posible un transporte adicional de sangue desde veas profundas ata veas superficiais debido a unha patoloxía dexenerativa conxénita ou adquirida do aparello da válvula. Isto leva a un exceso de sangue dos vasos superficiais e á súa expansión cando se forman nódulos venosos.
Unha das principais razóns para o desenvolvemento de varices considérase unha dieta pouco saudable, que nalgúns casos leva á obesidade. Estas persoas fan pouco exercicio, comen principalmente alimentos moi procesados e minimizan a cantidade de fibra vexetal na dieta. Ao final, son eles os que participan no fortalecemento das paredes das veas e dos vasos sanguíneos e na prevención do estreñimiento crónico persistente, o que aumenta moito a presión intraabdominal, provocando así varices. Cómpre ter en conta que un aumento do peso corporal superior ao 20% aumenta o risco de enfermidade cinco veces.
O principal factor provocador das mulleres é o de levar un fillo, mentres que o risco de varices aumenta con cada embarazo posterior. O forte aumento de peso e o útero agrandado provocan moita tensión nas pernas estancadas. Esta situación agrávase coa presión intraabdominal cada vez maior e a acción da hormona proxesterona, que afecta o estado das fibras elásticas nas paredes dos vasos sanguíneos.
Outros factores que provocan as varices das extremidades inferiores inclúen:
- un estilo de vida sedentario, de pé durante o día (por exemplo, perruquería), voos longos ou viaxes longas. Todo isto leva a procesos estancados nas extremidades inferiores, cando o sangue se acumula nas veas superficiais e é mal transportado ao corazón;
- ás veces aumenta o risco de desenvolver varices cando as mulleres levan zapatos incómodos e axustados, especialmente modelos con tacóns altos;
- Os corsés e a roupa interior axustada comprimen as veas inguinais e aumentan a presión intraabdominal, que é un requisito previo directo para as varices;
- tensión alta;
- Fumar, o que leva indirectamente a un adelgazamento das paredes dos vasos sanguíneos.
Clasificación da enfermidade
As varices das extremidades inferiores clasifícanse en función da prevalencia de lesións venosas, a súa localización, así como a presenza de refluxo patolóxico, que se caracteriza por unha alteración do fluxo sanguíneo. Hai 4 tipos de varices:
- varices intracutáneas e subcutáneas (segmentarias), nas que non hai saída patolóxica de sangue venoso;
- varices segmentarias, cando o refluxo se produce a través de veas perforantes ou superficiais;
- unha forma común de varices nas que o refluxo ocorre simultaneamente a través das veas perforantes e superficiais;
- As varices caracterízanse por refluxo nas veas profundas.
Despois de que as varices das extremidades inferiores se cronicen, a fleboloxía ten en conta os seus tres graos:
- Edema transitorio, que ocorre regularmente no contexto da síndrome das "pernas pesadas".
- Edema persistente e persistente. Pode producirse hiperpigmentación e eccema.
- Úlcera venosa de carácter trófico.
Este último grao é o máis difícil de tratar xa que require a eliminación previa da inflamación e a curación do tecido da pel.
Etapas e síntomas
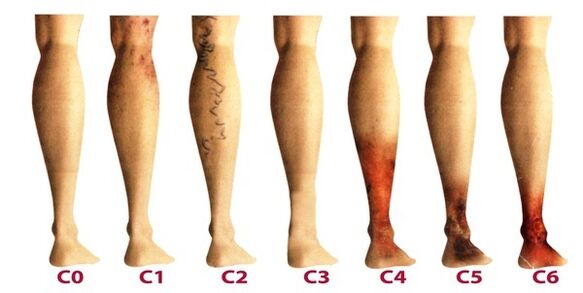
A enfermidade desenvólvese moi lentamente, ás veces pasan máis dunha ducia de anos antes de que os síntomas que xorden obriguen ao paciente a buscar o consello dun flebólogo. Nas fases iniciais das varices, as súas manifestacións adoitan atribuírse a fatiga, idade ou outros motivos. Para ter plenamente en conta os síntomas da enfermidade, as súas manifestacións clasifícanse segundo as fases das varices:
- A primeira etapa comeza a manifestarse con máis frecuencia a unha idade nova; despois de 20 anos, cando hai unha sensación de pesadez nas pernas, pode aparecer un edema, que desaparece completamente durante a noite. No interior da parte inferior da perna pódese ver unha vea agrandada, que se expresa mediante un saínte de pel grumoso. Nesta fase, moita xente nota pequenas veas de araña. En xeral, a sintomatoloxía é sutil e poucas veces recibe a atención que merece.
- A segunda etapa caracterízase por un aumento na manifestación externa da vea dilatada. A enfermidade desenvólvese xa no contexto do traballo patolóxico das válvulas venosas, polo tanto, as veas safenas aumentan notablemente o seu tamaño e tamén se pode observar o seu alargamento. Máis a miúdo hai sensación de pesadez e ardor nas pernas, cansan rápidamente durante longas camiñadas.
- O desequilibrio constante na saída de sangue venoso fai que a enfermidade sexa xa crónica. Á noite, os pacientes sofren edema preto do nocello, que pode ser moi intenso. As pernas son pesadas e poden producirse calambres pola noite.
- Sen tratamento nas etapas anteriores, a insuficiencia crónica da función do sistema venoso afecta negativamente aos procesos metabólicos da pel, especialmente as zonas da parte inferior da perna. Preto do nocello, o escurecemento da pel é visible: hiperpigmentación, engrosa e inflamase co paso do tempo. A enfermidade descrita chámase lipodermatosclerose. Se non comeza a terapia relacionada co sistema venoso neste momento, pronto se formarán úlceras tróficas.
- A quinta etapa está acompañada de numerosas úlceras tróficas, algunhas das cales curan regularmente con cicatrices.
- Na zona de trastornos tróficos de longa data, ábrense úlceras extensas. Esta condición require unha terapia activa urxente dirixida tanto ao tratamento de varices como á curación das úlceras da pel.
diagnóstico
Realízase un exame externo das extremidades inferiores nunha postura vertical e horizontal, palpación das veas e unha avaliación preliminar da etapa da enfermidade. O paciente é enviado a unha proba de sangue xeral, que lle permitirá examinar máis a fondo a imaxe da enfermidade:
- unha predisposición á trombose reflectirase a nivel de plaquetas;
- o nivel de hemoglobina, así como o número de glóbulos vermellos, indican o grao de coagulación do sangue;
- o aumento do nivel de glóbulos brancos pode usarse para avaliar a inflamación, o que axuda a diagnosticar a tromboflebitis máis rapidamente.
Asegúrese de examinar o sistema venoso das pernas, para o cal hai moitos métodos:
- Dopplerografía por ultrasóns - USDG;
- Venografía;
- Venografía CT;
- Angioscanización dúplex - USAS;
- Fleboscintiografía;
- Fotocolmografía;
- Flebomanometría e similares.
Na práctica, o USAS e o USG prescríbense con máis frecuencia aos pacientes porque axudan a examinar completamente o sistema venoso das pernas e identificar as áreas de dexeneración. Tamén se poden prescribir os restantes métodos se o exame por ecografía non deu unha visión completa do cadro clínico. Algúns destes procedementos poden ter complicacións como trombose venosa, perforación da parede do vaso cun catéter e alerxia aos medios de contraste. Considere as técnicas máis usadas en fleboloxía:
- USAS permite avaliar as patoloxías anatómicas, hemodinámicas e funcionais do leito venoso. Os datos obtidos son sometidos a procesamento informático, despois do cal o modelo do sistema venoso pode verse en vídeo ou imprimirse en papel.
- O ultrasonido Doppler con alta precisión determina a permeabilidade das veas superficiais e profundas, a velocidade do fluxo sanguíneo. O exame por ecografía Doppler permite avaliar a función do aparello da válvula.
Despois dun diagnóstico detallado, o médico crea un flebocard do paciente, que lle permite determinar as seccións danadas do sistema venoso, o seu grao e lonxitude. Despois diso, selecciónase un tratamento axeitado.
tratamento
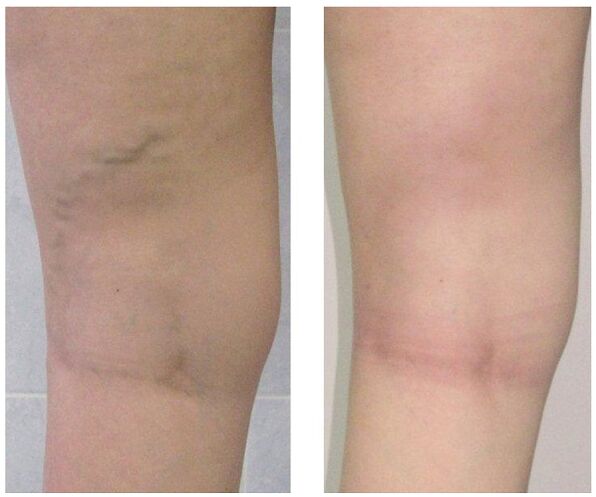
Realízase extensamente e depende dos síntomas, do grao de desenvolvemento da enfermidade e dos resultados do estudo. Nas fases iniciais prescríbese unha terapia conservadora que consiste en:
- Tratamento farmacolóxico cando se prescribe un grupo de drogas:
- Antioprotectores e flebotónicos;
- Anticoagulantes;
- Desagregantes
- preparacións tópicas (ungüentos, xeles);
- antiinflamatorios.
- Compresión elástica, para a que (raramente) se utilizan medias de compresión ou vendaxes. Permite dosificar a compresión dos músculos, evitar procesos estancados e mellorar a circulación sanguínea nos vasos. Cando se leva esa roupa interior, mantense artificialmente o ton vascular.
- Métodos fisioterapéuticos, entre os que se amosaron os mellores resultados de tratamento por electroforese, correntes diadinámicas, radiación láser e campo magnético.
- Actividade física factible que só se debe facer en prendas de compresión (distintas da natación). Recoméndase andar en bicicleta, nadar e trotar. O flebólogo selecciona un conxunto de exercicios individuais para as extremidades inferiores que adestra os vasos das pernas a diario.
Ademais, recoméndase aos pacientes que realicen procedementos contrastados de cinco minutos na ducha todas as noites, alternando auga quente e fría. Tales manipulacións melloran o fluxo sanguíneo e tonifican os vasos sanguíneos.
Ao comezo do tratamento, é importante identificar o factor causante da enfermidade para poder influír efectivamente nel. E os pacientes de alto risco deben visitar un flebólogo cada 2 anos para un exame preventivo e realizar un exame ecográfico das veas das pernas.
Se o tratamento conservador non produce resultados ou se observan varices nun estadio avanzado, realízase a intervención cirúrxica. Hoxe en día as varices pódense curar completamente grazas aos seguintes métodos:
- Flebectomía. A esencia da operación é eliminar os principais troncos da vea superficial para eliminar a saída patolóxica de sangue. As veas perforantes adoitan ligarse co mesmo propósito.
- Escleroterapia. Consiste na introdución dun esclerosante na zona afectada da vea, o que leva á conexión das paredes. Recentemente, comezaron a usar activamente o esclerosante escumoso para os mesmos fins segundo a tecnoloxía. O fluxo sanguíneo pola zona defectuosa detense e elimínase o defecto cosmético en forma de nódulos saíntes. Despois de tal operación non quedan cicatrices, todas as manipulacións lévanse a cabo de xeito ambulatorio sen unha posterior hospitalización. Non obstante, a escleroterapia úsase só para fundir pequenas ramas dos troncos venosos.
- Coagulación láser. Coa axuda dun raio láser, quéntase a sección marcada da vea, cuxas paredes se unen e o fluxo sanguíneo detense. Non obstante, esta técnica só está indicada para veas cun diámetro de expansión inferior a un centímetro.
prevención
As medidas preventivas poden ser primarias para evitar o desenvolvemento de varices e secundarias cando é necesario reducir o risco de recaída despois da cirurxía ou evitar que a enfermidade empeore. Consellos útiles:
- levar un estilo de vida activo sen esforzarse demasiado nas pernas: nadar, camiñar, andar en bicicleta;
- vixía o teu peso;
- manteña as dúas pernas levantadas con máis frecuencia;
- non use roupa interior e tacóns axustados de máis de 4 centímetros;
- usar plantillas ortopédicas;
- tomar unha ducha de contraste;
- faga exercicios preventivos de pernas de cinco minutos a diario;
- Use medias de compresión para camiños longos.
Se notas a mínima sospeita de varices: nódulos prominentes nas pernas, inchazo, pesadez, non pospoñas a visita ao flebólogo. De feito, esta insidiosa enfermidade pode provocar moitas complicacións co paso do tempo, incluíndo tromboflebitis e trombose.
























